内視鏡(検査・治療)について

内視鏡(検査・治療)では、胃カメラおよび大腸カメラによる検査や治療を行っており、いずれについても安全で苦痛が少なくなるように十分な配慮をした検査をご提供いたします。
上部消化管内視鏡検査(胃カメラ)
胃カメラ(上部消化管内視鏡検査)は、小さなカメラによって食道・胃のポリープやがん、炎症などを調べるのに用いられる検査機器です。
胃カメラ検査を定期的に受けておくことで、胃がんになっていた場合にも、早期発見の確率が飛躍的に高まります。特に慢性萎縮性胃炎やピロリ菌感染のある方には、この検査をお勧めいたします。
苦痛の少ない上部消化管内視鏡検査(胃カメラ)検査
胃カメラ検査は挿入する場所(鼻か口)によって呼称が変わり、それぞれ経鼻内視鏡・経口内視鏡検査と呼ばれます。
当クリニックでは、経口内視鏡で行っています。安楽に行うため、ご希望の方には鎮静剤を使用しますので、遠慮無くお申し出ください。
こんな症状に上部消化管内視鏡検査(胃カメラ)検査をお勧めします
- 上腹部が痛む
- 胃に不快感がある
- 胸やけがする
- 吐き気をもよおす
- 喉や胸につかえ感がある
- 黒い便が出る
- 貧血を指摘されている
- 顔色が悪いと言われる
- 急に体重が減った
- 胃バリウム検査で異常を指摘された
- 胃潰瘍や十二指腸潰瘍になったことがある
- 肝硬変と言われている
- 食道がんや胃がんの治療を受けたことがある など
上部消化管内視鏡検査(胃カメラ)検査でわかる主な疾患
当クリニックの特長
当クリニックの高倍率の光学ズーム機能を搭載した高い解像度を有する内視鏡(オリンパス社製)を用いています。通常の白色光観察に加え、倍率85倍の拡大観察とNBI(Narrow Band Imaging:狭帯域光)を随時使用しながら内視鏡検査を行っています。
NBIは最先端の内視鏡機器による検査で、大腸の粘膜に2つの短い波長の光を当てると、毛細血管など、粘膜の細かな表面の形状まで見えることによって、がんが見つけやすくなります。拡大観察とNBI によって食道・胃・大腸内の様子を明確に画像表示し、がんの早期発見の手助けとなります。さらにインジゴカルミンという青い色素を撒布して病変の表面の性状を拡大機能を用いてより詳細に検査するようにしています。色素を使用することで病変の境界がより明瞭になります。
ご自身の健康を守るためにも、年に一度は NBI を用いた高解像度の内視鏡でのチェックをお勧めします。
なお光学ズーム機能を搭載した高解像度の内視鏡を用いていますので、経口法で(口からの検査)を行っています。患者様の状態によって鎮静剤を適宜使用し、苦痛のない、安全・安楽な検査を心がけでいます。
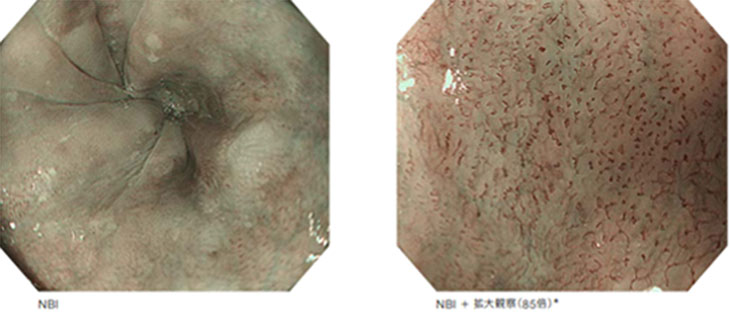
(食道のNBI拡大観察。食道の微細な血管が明瞭に描出されています。オリンパス社のEVIS LUCELLA ELITE資材より引用。)
胃カメラ検査の流れ
検査前日
前日の夕食は20時までにすませてください。水・お茶は十分摂取してください。刺激物やアルコールの摂取は控えてください。内服中の薬は通常通り服用してください。
検査当日
朝食は欠食です。水・お茶は飲んでは構いませんが、コーヒー・ジュースや牛乳等は飲まないでください。内服中の薬は、血圧や心臓の薬は朝7時までに服用し、それ以外の薬は服用しないでください。
検査前~検査後
検査直前にのどの奥にスプレーの麻酔薬をかけます。これはカメラが通る際の苦痛を和らげます。さらに、鎮静剤を静脈注射するため検査は楽に受けられます。
検査終了後は、30分~1時間程度安静にしていただきます。安静後、医師より結果を説明します。
胃カメラ検査後のピロリ検査について
胃カメラ検査でピロリ菌感染が疑われる場合は、引き続きピロリ菌の検査である尿素呼気試験を行う場合があります。検査実施から30分程度で結果が判明するので、陽性の場合は当日から除菌療法が開始できます。
下部消化管内視鏡検査(大腸カメラ)
下部消化管内視鏡(大腸カメラ)は肛門から内視鏡を挿入し、小さなカメラで直腸から盲腸までの炎症、ポリープやがん、潰瘍などの病変を調べるのに使われる検査機器です。
大腸の色調変化や粘膜面の変化をとらえることができるため、小さなポリープの発見も可能です。
また、疑わしい部位が見つかった場合は、生検(組織検査のための採取)をすることができます。
こんな症状に下部消化管内視鏡(大腸カメラ)検査をお勧めします
- 血便
- 便通異常(便秘・下痢)
- 腹痛、腹部膨満感
- 貧血を指摘されている
- 顔色が悪いと言われる
- 急激な体重の減少
- 便潜血反応で陽性と出た
- 大腸ポリープや大腸がんを治療した経験がある など
下部消化管内視鏡(大腸カメラ)検査でわかる主な疾患
当クリニックの特長
1)高倍率の光学ズーム機能を搭載したフルハイビジョン高解像度を有する内視鏡を使用
視野角170度(通常の内視鏡は視野角140度ですが、30度拡大になったことでより広範囲が観察できるようになりました)のフルハイビジョンである高画質に加えて、拡大倍率が80倍の光学ズーム機能を搭載した内視鏡と視野角170度で110倍の工学ズーム機能と内視鏡の先端の直径が11.7mmの細径内視鏡(いずれもオリンパス社製)を用いて大腸内視鏡検査を行っています。
さらにインジゴカルミンという青い色素を撒布して病変の表面の性状を拡大機能を用いてより詳細に検査するようにしています。色素を使用することで病変の境界がより明瞭になります。
受動湾曲機能
スコープが腸壁に当たると自然に曲がっていく設計により、屈曲部もスムーズに通過
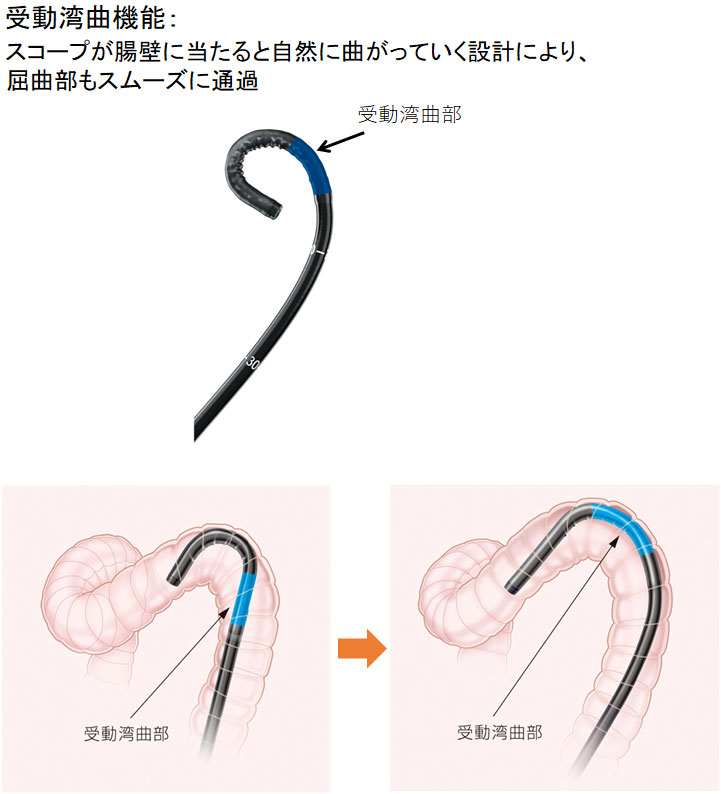
(オリンパス社のEVIS LUCELLA ELITE資材より引用。)
高伝達挿入部
手元での押し引きの力、ひねりの力が先端部まで伝わりやすいように改良
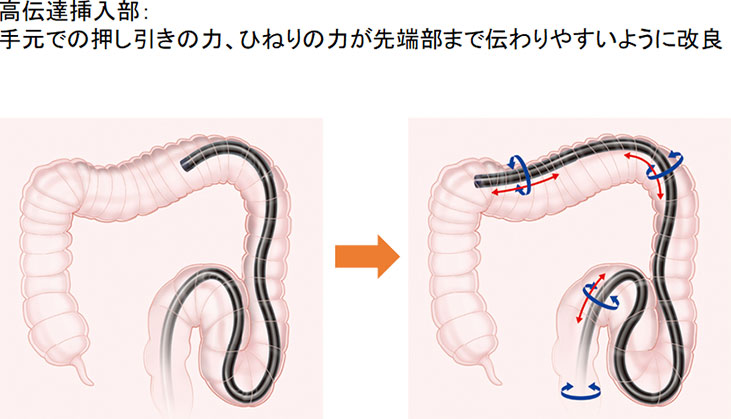
(オリンパス社のEVIS LUCELLA ELITE資材より引用。)
硬度可変
手元の調整リングを回すことで、挿入部の硬度を変えることができる
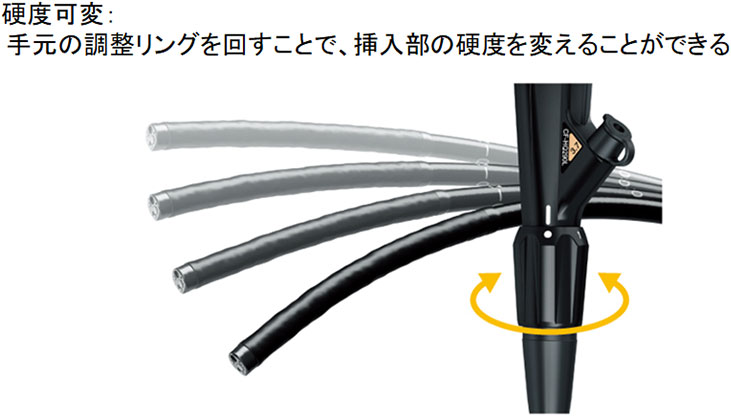
(オリンパス社のEVIS LUCELLA ELITE資材より引用。)
従来の内視鏡から30度広角化したことで、ひだ裏等の観察困難部位の観察が簡易化、管腔を捉えやすくなり挿入性が向上
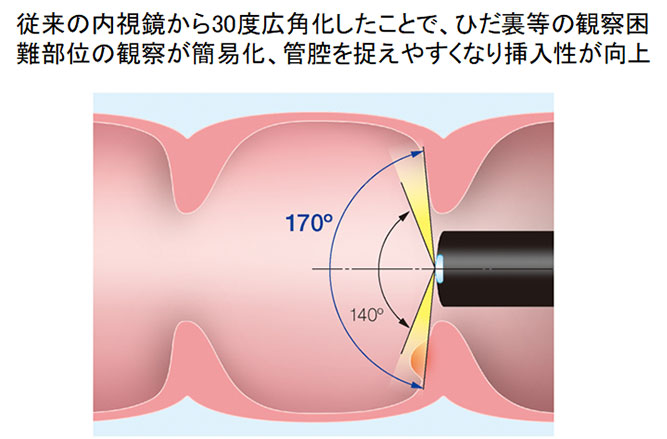
(オリンパス社のEVIS LUCELLA ELITE資材より引用。)
これらの内視鏡を用いて精密な診断と患者様の苦痛軽減を図るようにしています。患者様の状態によって鎮静剤・鎮痛剤を適宜使用し、苦痛のない、安全・安楽な検査を心がけでいます。
2)内視鏡挿入形状観測システム(UPD-3)の導入:
内視鏡挿入中のスコープの形状や位置をリアルタイムに3次元的に画像表示する大腸内視鏡挿入支援システムです。
専用スコープや挿入形状観測プローブに埋め込まれた電磁コイルから発生するパルス化された低強度磁界をアンテナ部が受信し、その磁気パルスからスコープ挿入部の正確な位置と向きを計算し、モニターに3次元画像として再現します。
利点として、
- X線による透視をしなくても挿入形状や位置が3次元的な画像として確認できるため、被曝のリスクがない。
- スコープが可視化されることにより、検査中のスコープの直線化や腹部用手圧迫の部位の確認に有用である。
- 対外マーカーを腹部に当てるとモニターに表示されるため、腹部用手圧迫の正確な部位の確認ができる利点がある。
などが挙げられます。
当クリニックでは、2部屋ある内視鏡室に両部屋ともUPD-3を備え付けています。内視鏡挿入が大変難しい患者様の検査や病変の場所の同定などに使用しています。

(医師と内視鏡技師のコラボによる腹部用手を用いた大腸内視鏡挿入法-患者に優しい内視鏡検査(野崎良一、松平美貴子編著、日本メディカルセンター)より引用。)
3)野﨑良一の大腸内視鏡挿入法
動画で内視鏡検査の様子、内視鏡画像、内視鏡形状のリアルタイム画像の3画面を同時に示します。
多くの患者さんは、苦痛なく安楽に盲腸まで2、3分で内視鏡を挿入しています。
新型コロナウイルス(COVID-19)パンデミック下におきましては、マスク、ガウン、ゴーグル、キャップで感染対策を十分にとって内視鏡検査を行っています。
実際のUPD-3と内視鏡技師による腹部用手圧迫を用いた大腸内視鏡挿入法(動画)。
4)大腸内視鏡診断から内視鏡治療までの手順
通常内視鏡観察を基本とし、必要に応じて拡大内視鏡観察(色素あるいは画像強調)を加えて総合的に行います.図に大腸ポリープに対する内視鏡的切除の流れを示します。
大腸ポリープに対する内視鏡的切除の流れ
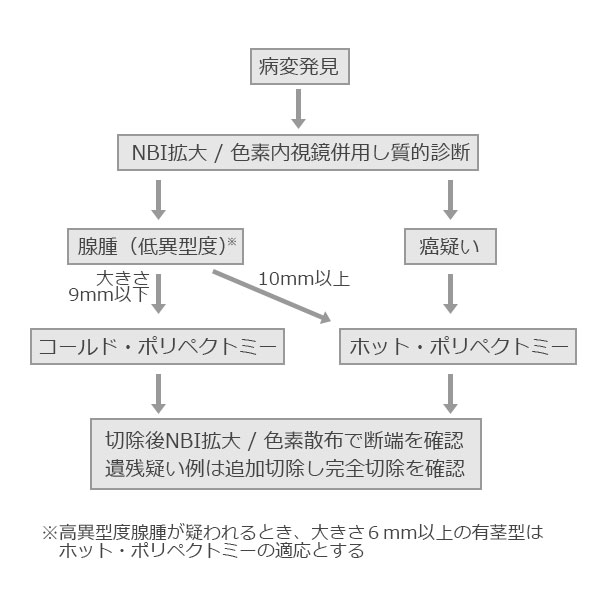
(必携!医師とメディカルスタッフのための大腸コールド・ポリペクトミーハンドブック(野崎良一編著、シービーアール社)より引用。)
低異型度腺腫(大きさ3mm 微小病変)
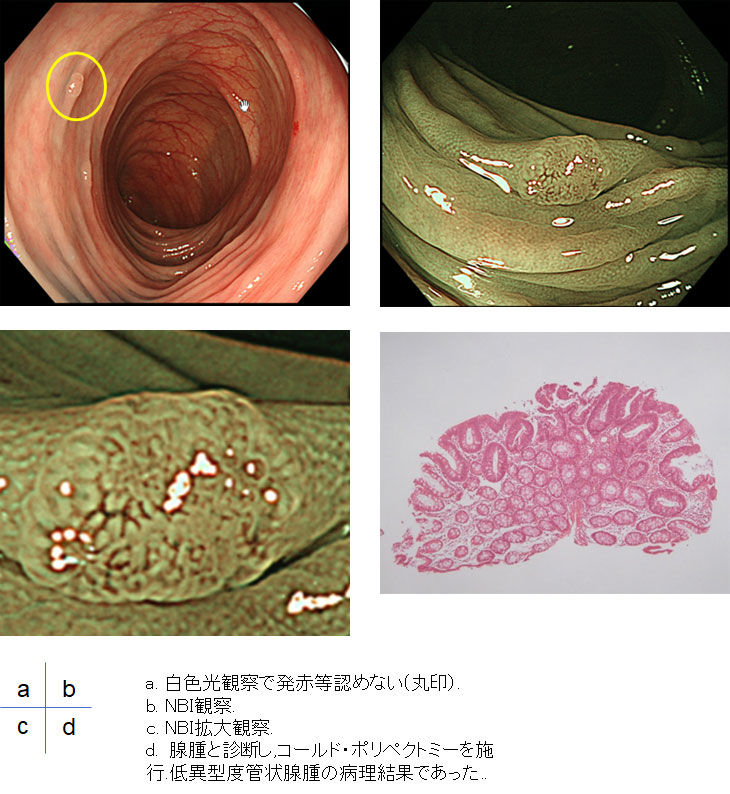
(必携!医師とメディカルスタッフのための大腸コールド・ポリペクトミーハンドブック(野崎良一編著、シービーアール社)より引用。)
5)コールドポリペクトミー
大きさ10mm未満の腫瘍性ポリープは、原則としてこれまでの高周波通電を行わないコールドポリペクトミーを施行しています。大きさ4mm以下のポリープは、原則コールド専用の鉗子を用いてかじり取っています。
保険点数は、ファイバースコープによる手術「内視鏡的大腸ポリープ・粘膜切除術」です。外来手術になります。
治療には専用のコールドポリペクトミー用のスネア、ジャンボ鉗子を用います。
すべての腺腫とよばれる腫瘍性のポリープを内視鏡的に切除することで大腸がん発生が70%から90%抑制できること、大腸がん死亡を約50%抑制できることが最も権威のある総合医学雑誌ニューイングランド・ジャーナル・オブ・メディシンに論文が発表されています。
当クリニックでは、コールドポリペクトミーだけでなく、これまでの高周波通電によるポリペクトミー(最近ではホット・ポリペクトミーとよばれています)も大きさ10㎜前後の日帰り手術(デイサージェリー)で治療できるポリープに対して行っています。それ以上の大きな病変で入院が必要なる病変は、専門の病院へ紹介しています。
コールド・ポリペクトミーの実際の内視鏡画像(動画)。
大腸カメラの流れ
検査1週間前
便秘にならないように気を付けてください。普段服用している下剤や緩下剤等は服用を続けてください。
検査前日
前日の食事は低残渣食を食べていただく必要があります。刺激物や消化の悪いもの、種物は避けてください。ご希望の方は、大腸カメラ専用の検査食を準備しています。水分は普段より多めに飲んでください。
検査当日
朝食は欠食です。水・お茶は十分にとってください。コーヒー・ジュースや牛乳等は飲まないでください。内服中の薬は、血圧や心臓の薬は朝7時までに服用し、それ以外の薬は服用しないでください。
検査前~検査後
たまっている便を出して腸の中をきれいにするために、腸管洗浄剤を1000~2000mL飲んでいただきます。便が出てしまい腸がきれいになった人から検査を始めます。検査直前に鎮静剤・鎮痛剤・鎮痙剤を静脈注射するので、検査は楽に受けられます。検査終了後は、30分~1時間程度安静にしていただきます。安静後、医師より結果を説明します。
大腸ポリープ切除について
大腸ポリープ切除は、電流を流さず生切れするコールドポリペクトミーと、電流を流して焼き切るホットポリペクトミーの2種類があります。
コールドポリペクトミーは、4mm未満の微小大腸ポリープに対し専用の鉗子でつまみ取る方法と、10mm未満のポリープをワイヤで切除する方法があります。コールドポリペクトミーの方法でポリープを切除した場合は、2~3日間は飲酒や刺激物を控え、運動や長時間の運転なども避けてください。
ホットポリペクトミーは、10mm以上のポリープをワイヤでつかんだ後に電流を流して焼き切る方法です。この方法は腸の粘膜に熱傷を起こすため、コールドポリペクトミーに比べ後出血や穿孔などの偶発症のリスクが高くなります。そのため、切除後は1週間の食事制限・生活制限が必要になります。
大腸ポリープが認められた場合に治療を希望される方は、治療後1週間は大事な予定を入れないなどの注意が必要です。
なお、入院治療が望ましいと考えられる場合は、専門の病院での治療が必要となります。
